TL;DR: Tu intestino aloja unos 100 billones de microbios, produce el 95 % de tu serotonina y regula el 70 % de tu sistema inmune. Marcadores sanguíneos como hs-PCR, vitamina B12, vitamina D, LBP y DAO, más marcadores fecales como la calprotectina, muestran si tu eje intestinal está equilibrado. Objetivos: hs-PCR por debajo de 1 mg/l, B12 por encima de 400 pg/ml, vitamina D 40 a 60 ng/ml, calprotectina por debajo de 50 µg/g de heces.
Este artículo no sustituye el consejo médico. Ante síntomas crónicos, sangre en heces o sospecha de EII, consulta a un gastroenterólogo.
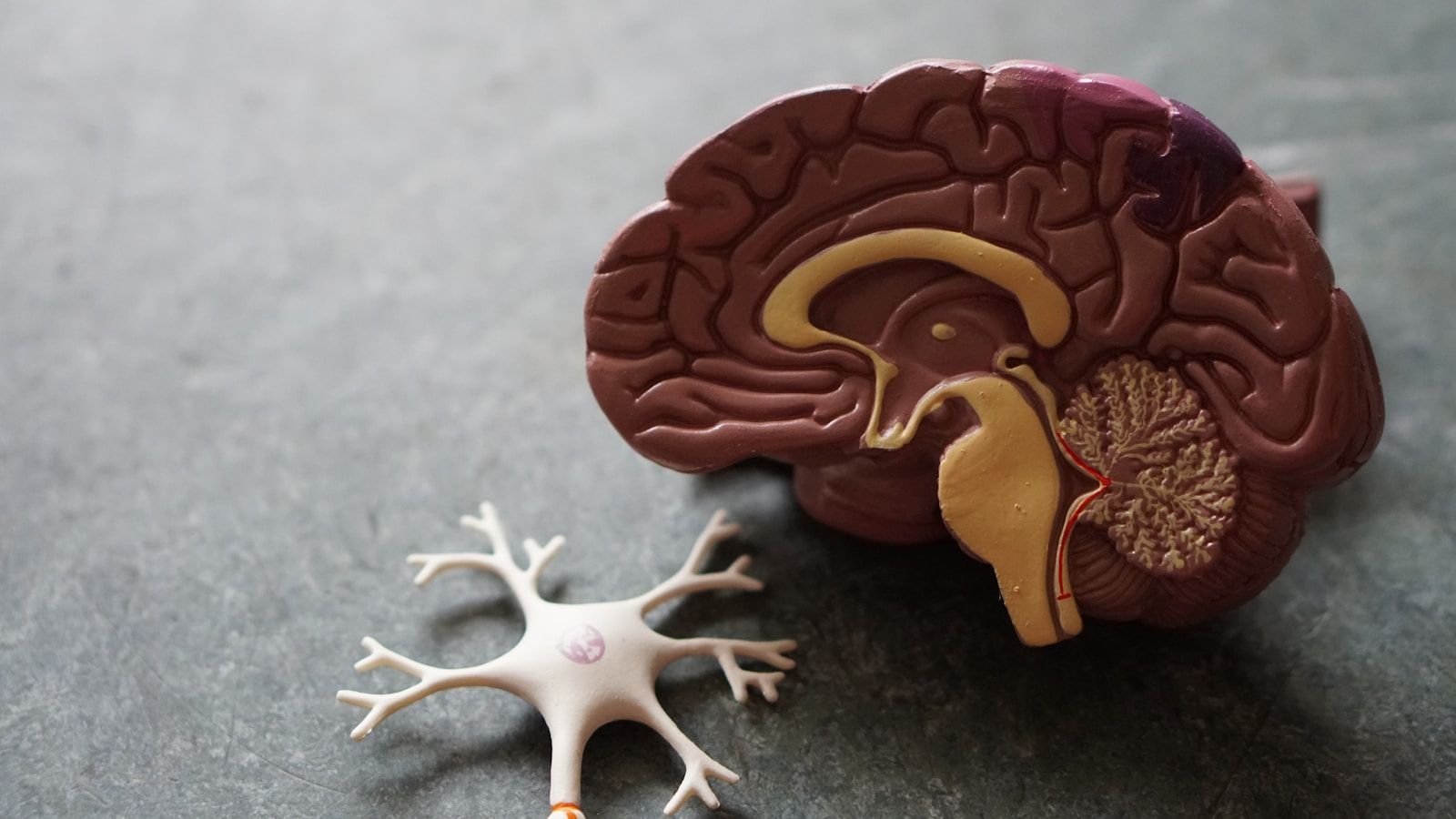
Por qué el intestino es tu segundo cerebro
El intestino no es un simple tubo digestivo. Aloja unos 100 billones de microorganismos de más de 1.000 especies. Esta comunidad pesa unos 1,5 kilogramos. Produce vitaminas, modula el sistema inmune y se comunica directamente con el cerebro.
Tres datos muestran su importancia:
- El 70 % de tu sistema inmune está en el tejido linfoide asociado al intestino (GALT). La mucosa intestinal es la mayor superficie entre el interior y el exterior — unos 300 m² en un adulto.
- El 95 % de tu serotonina se produce en el intestino, no en el cerebro. Eso influye en el ánimo, la motilidad intestinal y la percepción del dolor.
- El nervio vago conecta intestino y cerebro de forma bidireccional. El 80 % de sus fibras lleva señales del intestino al cerebro, no al revés.
Una microbiota alterada — disbiosis — se vincula con síndrome metabólico, enfermedades autoinmunes, depresión, síndrome del intestino irritable y enfermedad inflamatoria intestinal. El problema: no ves la microbiota directamente. Pero puedes medir sus metabolitos y sus efectos en tus análisis de sangre.
Metabolitos de la microbiota en sangre
Las bacterias producen moléculas que atraviesan la barrera intestinal y pasan a la sangre. Cuatro de ellas son medibles y clínicamente relevantes.
Ácidos grasos de cadena corta (AGCC)
Cuando las bacterias beneficiosas fermentan fibra alimentaria, producen butirato, propionato y acetato. El butirato es la principal fuente de energía de las células del colon. Refuerza la barrera intestinal, reduce la inflamación y baja el riesgo de cáncer colorrectal.
Medición: Los AGCC se miden sobre todo en heces (concentración total normal 50 a 200 µmol/g). En sangre los valores son menos estables porque el butirato se consume más del 90 % directamente en las células intestinales. Un panel fecal de AGCC cuesta 60 a 120 euros.
Objetivo: Un butirato alto se correlaciona con hs-PCR más baja y mejor sensibilidad a la insulina. La mejor estrategia: 30 g de fibra al día, con 5 a 10 g de prebióticos.
TMAO (óxido de trimetilamina)
El TMAO se forma cuando las bacterias intestinales transforman colina, fosfatidilcolina y L-carnitina en trimetilamina. El hígado lo oxida a TMAO.
Rango de referencia: por debajo de 6 µmol/l. Valores por encima de 6 µmol/l se asocian con un riesgo 1,6 veces mayor de eventos cardiovasculares en metaanálisis. Los vegetarianos suelen tener menos de 2 µmol/l.
Fuentes: Carne roja, yema de huevo, hígado y suplementos de L-carnitina elevan el TMAO — pero solo si la microbiota está configurada en consecuencia. Un consumidor de carne con microbiota diversa puede tener valores bajos, un vegetariano con disbiosis valores altos.
Nota práctica: Si tu TMAO supera 10 µmol/l, reduce la carne roja a menos de dos veces por semana y aumenta la fibra.
LPS (lipopolisacáridos) y LBP
Los LPS forman parte de la membrana externa de bacterias gramnegativas. Con una barrera sana se quedan en el intestino. Con permeabilidad aumentada pasan a la sangre y desencadenan inflamación sistémica de bajo grado — la endotoxemia metabólica.
Medición: La medición directa de LPS es inestable. La LBP (proteína que liga el LPS) sérica es más fiable. Rango de referencia: 4 a 20 µg/ml. Valores por encima de 20 µg/ml sugieren translocación de endotoxinas.
Relevancia clínica: Una LBP elevada se correlaciona con obesidad, resistencia a la insulina e hígado graso. Un estudio mostró que los participantes con LBP por encima de 30 µg/ml tenían un riesgo de diabetes 3 veces mayor a los 5 años.
Ácidos biliares secundarios
Los ácidos biliares primarios se producen en el hígado. Las bacterias intestinales los convierten en secundarios como desoxicolato y litocolato. Influyen en el metabolismo lipídico y glucídico y en exceso pueden volverse cancerígenos.
Un desequilibrio de ácidos biliares secundarios se correlaciona con triglicéridos elevados, HDL bajo y tolerancia a la glucosa alterada. La medición está reservada a laboratorios especializados.
Análisis de sangre como barómetro intestinal
Incluso sin un test especializado de metabolitos intestinales: los análisis estándar dicen mucho sobre tu intestino. Estos siete marcadores conviene conocerlos.
| Marcador | Rango de referencia | Cómo se ve un problema intestinal |
|---|---|---|
| hs-PCR | por debajo de 1,0 mg/l | Por encima de 1,0 sugiere inflamación de bajo grado, a menudo intestinal |
| Vitamina B12 | 400 a 900 pg/ml | Por debajo de 400 en SIBO, H. pylori, gastritis atrófica |
| Folato (vit. B9) | 4 a 20 ng/ml | Alto (sobre 20) puede indicar sobrecrecimiento bacteriano |
| Vitamina D (25-OH) | 40 a 60 ng/ml | Por debajo de 30 se correlaciona con disbiosis y riesgo de EII |
| Ferritina con deficiencia de hierro | 30 a 200 ng/ml | Alta pese a hierro bajo = inflamación crónica (proteína de fase aguda) |
| Eosinófilos | por debajo de 0,5 k/µl | Elevados en parásitos, alergias, sensibilidad alimentaria |
| DAO (diaminooxidasa) | por encima de 10 U/ml | Baja en intolerancia a la histamina por daño mucoso |
Un ejemplo concreto: tu hs-PCR está en 2,8 mg/l, la B12 en 320 pg/ml, la ferritina en 180 ng/ml a pesar de hierro sérico bajo. Los tres valores juntos sugieren una inflamación crónica relacionada con el intestino. En Lab2go ves el patrón en el tiempo y puedes saber si una intervención está funcionando.
Marcadores fecales: la mirada directa al intestino
Los análisis de heces complementan los de sangre. Cuatro marcadores son especialmente informativos.
Calprotectina. Proteína de los neutrófilos liberada de forma masiva con inflamación intestinal. Por debajo de 50 µg/g de heces es normal, 50 a 100 limítrofe, por encima de 100 claramente inflamatorio. La calprotectina distingue de forma fiable el síndrome del intestino irritable (normal) de la enfermedad inflamatoria intestinal (elevada). Coste: 30 a 60 euros.
IgA secretora (IgAs). Principal anticuerpo de la mucosa intestinal. Rango objetivo: 510 a 2040 µg/ml. Demasiado bajo (por debajo de 510) sugiere inmunodeficiencia, demasiado alto (por encima de 2040) irritación crónica o alergia. La IgAs mide la competencia inmune mucosa.
Alfa-1 antitripsina fecal. Marcador de pérdida proteica intestinal y disfunción de barrera. Normal por debajo de 0,27 mg/g.
Composición de la microbiota (16S o shotgun). Secuenciación basada en ADN que muestra diversidad, ratio Firmicutes/Bacteroidetes y presencia de especies específicas. Proveedores comerciales como Biome, Viome o InVivo utilizan este enfoque.
Limitación importante: la validez clínica de los tests comerciales de microbiota es limitada. Los datos fluctúan mucho con la dieta y el ritmo diario. Las recomendaciones derivadas a menudo no tienen respaldo en estudios. Considéralos cribado, no diagnóstico. Para una selección metódica del panel ayuda la guía de paneles de biomarcadores.
Enfermedades intestinales y sus marcadores
Ante la sospecha de una enfermedad intestinal concreta hay pruebas dirigidas. Cinco cuadros son especialmente frecuentes.
Enfermedad inflamatoria intestinal (EII). Enfermedad de Crohn y colitis ulcerosa. Calprotectina por encima de 100 µg/g de heces es un indicador fuerte, por encima de 250 casi diagnóstico. hs-PCR a menudo claramente elevada (por encima de 5 mg/l). Diagnóstico definitivo por colonoscopia y biopsia.
Enfermedad celíaca. Reacción autoinmune al gluten. Cribado con transglutaminasa tisular IgA (tTG-IgA) y IgA total (para descartar deficiencia de IgA). Confirmación por biopsia del intestino delgado. Prevalencia en torno al 1 % en Europa, pero la mayoría sin diagnosticar.
SIBO (sobrecrecimiento bacteriano del intestino delgado). Sobrecrecimiento bacteriano en el intestino delgado. Referencia: test respiratorio con glucosa o lactulosa midiendo hidrógeno y metano. En sangre a menudo B12 baja y folato alto. Coste del test respiratorio: 150 a 250 euros.
Helicobacter pylori. Bacteria gástrica asociada con gastritis, úlcera y cáncer gástrico. Diagnóstico por test respiratorio C13 (muy fiable), antígeno en heces o serología. Ante resultado positivo: terapia de erradicación con antibióticos.
Intolerancia a la histamina. Actividad DAO sérica por debajo de 10 U/ml e histamina sérica por encima de 1 ng/ml sugieren capacidad reducida de degradar histamina. Principalmente por daño mucoso o variantes genéticas. Dieta baja en histamina durante 4 semanas como paso diagnóstico.
Nutrición para una microbiota fuerte
La nutrición es el factor modificable más potente. Cuatro principios están bien establecidos.
Fibra: 30 g al día. La media en España es de unos 17 g. Aumenta poco a poco a 30 a 40 g. Buenas fuentes: copos de avena, legumbres, bayas, frutos secos, verduras de hoja. Fibras prebióticas como inulina (achicoria, pataca), FOS, GOS y PHGG alimentan selectivamente a las bacterias beneficiosas.
Alimentos fermentados a diario. El estudio Sonnenburg/Gardner publicado en Cell en 2021 mostró: 6 porciones de alimentos fermentados al día durante 10 semanas aumentaron significativamente la diversidad microbiana y bajaron 19 marcadores de inflamación. En la práctica: 150 g de yogur o kéfir, 2 cucharadas de chucrut o kimchi, un vaso de kombucha.
Polifenoles vegetales. Bayas, chocolate negro, té verde, aceite de oliva y café aportan polifenoles. Actúan como prebióticos y favorecen bacterias beneficiosas como Akkermansia muciniphila.
Dieta mediterránea como base. El patrón dietético mejor estudiado para una microbiota sana. Mucha fibra, aceite de oliva, pescado, carne en cantidad moderada, poco ultraprocesado.
Qué evitar:
- Emulsionantes como carboximetilcelulosa (E466) y polisorbatos (E433): estudios animales muestran daño mucoso.
- Edulcorantes artificiales (sucralosa, sacarina, aspartamo): efectos negativos sobre microbiota y tolerancia a la glucosa.
- Ultraprocesados por encima del 20 % de las calorías: poca densidad de fibra, alta carga de aditivos.
- Alcohol excesivo (por encima de 20 g/día en mujeres, 40 g en hombres): debilita directamente la barrera intestinal.
Suplementos para el eje intestinal
No todo lo que se vende como suplemento intestinal tiene evidencia. Estas cinco intervenciones están bien documentadas.
Probióticos (específicos de cepa). No todo probiótico sirve para todo problema. El efecto es específico de cepa:
- Lactobacillus rhamnosus GG (10 mil millones UFC): diarrea aguda, intestino irritable, diarrea por antibióticos
- Bifidobacterium lactis HN019 (10 mil millones UFC): estreñimiento, tránsito
- VSL#3 / Visbiome (450 mil millones UFC): colitis ulcerosa en remisión
- Saccharomyces boulardii (5 mil millones UFC): diarrea por antibióticos, diarrea del viajero
- Lactobacillus plantarum 299v: intestino irritable con hinchazón
Busca el nombre de la cepa, no solo el género. Los productos genéricos “Lactobacillus” sin identificación de cepa suelen ser ineficaces.
Prebióticos. PHGG (goma guar parcialmente hidrolizada) 5 a 10 g al día se tolera bien y aumenta bacterias productoras de butirato. La fibra de acacia 5 a 15 g actúa de forma similar. La inulina 5 g puede provocar hinchazón en personas sensibles.
L-glutamina. 5 a 10 g al día apoya la mucosa intestinal como fuente de energía para los enterocitos. Útil con mucosa irritada, tras gastroenteritis y en estrés crónico.
Zinc-carnosina. 75 mg al día (37,5 mg de zinc + 37,5 mg de carnosina) favorece la cicatrización de la mucosa gástrica y se usa en Japón contra la gastritis.
Suplemento de butirato. Butirato de sodio 300 a 600 mg al día ante déficit documentado de AGCC o como apoyo en EII en remisión. No necesario para todos si la ingesta de fibra es alta.
Para una introducción estructurada al mundo de los suplementos ayuda la guía de suplementos para principiantes.
Estrés y eje intestino-cerebro
El estrés crónico daña directamente el intestino. Tres mecanismos están documentados.
Cortisol y uniones estrechas. Un cortisol elevado durante semanas debilita las uniones entre células intestinales. La permeabilidad sube, pasa más LPS a la sangre, aparece inflamación de bajo grado.
Nervio vago. El estrés crónico reduce el tono vagal. El intestino recibe menos “señal de descanso”, la motilidad y la función secretora sufren. La composición de la microbiota se desplaza.
Dominancia simpática. Una activación “lucha o huida” persistente reduce la perfusión de la mucosa intestinal. La regeneración se estanca, la disbiosis se agrava.
Contramedidas: 150 minutos de ejercicio moderado por semana, 7 a 9 horas de sueño, respiración (4-7-8, box breathing), 10 a 20 minutos de meditación al día. Suplementos: L-teanina 200 mg, ashwagandha 600 mg KSM-66, bisglicinato de magnesio 200 a 400 mg.
Antibióticos y recuperación de la microbiota
Los antibióticos a veces son inevitables. Pero dañan mucho la microbiota. Un estudio de 2018 mostró: tras 7 días de antibiótico, el retorno completo a la microbiota basal tarda de 6 semanas a 6 meses. Algunas especies no vuelven nunca.
Minimizar el daño durante la terapia:
- Saccharomyces boulardii 5 mil millones UFC dos veces al día, al menos 2 horas antes o después del antibiótico
- Lactobacillus rhamnosus GG 10 mil millones UFC una vez al día
- Sueño y líquidos suficientes
Recuperación tras la terapia:
- PHGG 5 g al día desde el día 3 tras el final del tratamiento
- Alimentos fermentados a diario
- Fibra hasta 30 a 40 g al día
- Continuar con el probiótico 4 a 8 semanas
Los tratamientos antibióticos repetidos en la infancia son factor de riesgo para alergias, asma y EII. Siempre que sea posible, habla con tu médico para comprobar si la indicación es realmente imprescindible.
Cuándo acudir al médico
Cuatro situaciones exigen evaluación médica.
Sangre en las heces. Siempre investigar. Las hemorroides son frecuentes, pero hay que descartar EII, pólipos y cáncer.
Pérdida de peso involuntaria. Más del 5 % en 3 meses sin dieta. Puede indicar malabsorción, EII o tumor.
Diarrea crónica. De más de 4 semanas, más de 3 deposiciones al día. Diagnóstico diferencial con calprotectina, PCR y coprocultivo.
Dolor abdominal intenso con fiebre. Evaluación urgente para descartar apendicitis, diverticulitis o úlcera perforada.
Ante sospecha de intestino irritable, a menudo basta un estudio básico con calprotectina, PCR, serología celíaca y hemograma completo. Para los fundamentos sobre marcadores de inflamación y vitaminas B hay guías dedicadas.
Seguimiento: tu eje intestinal a la vista
La frecuencia adecuada de pruebas depende de tu situación de partida.
Estándar (adultos sanos). Una vez al año: hs-PCR, B12, vitamina D, folato, ferritina y hemograma completo. Coste: 60 a 120 euros.
Ante sospecha de disbiosis. Una vez, panel ampliado: calprotectina, IgAs, DAO, LBP y opcionalmente secuenciación comercial de la microbiota. Después, cada semestre los marcadores básicos más un marcador fecal. Coste total: 200 a 400 euros.
Tras antibióticos o infección intestinal. Calprotectina y PCR a las 4 a 6 semanas para control.
EII en remisión. Cada 3 a 6 meses: calprotectina, PCR y hemograma completo para seguimiento. A menudo cubierto por el seguro.
Documenta el contexto en cada medición: dieta actual, nivel de estrés, sueño, nuevos suplementos, medicamentos. Para profundizar en la metodología lee la guía de diseño de paneles y la de metilación, porque metilación e intestino están muy relacionados.
Conclusión: el intestino como órgano de regulación sistémica
Tu intestino no es solo un órgano digestivo. Es tu mayor órgano inmunológico, tu principal fuente de serotonina y un motor central de la inflamación sistémica. Si quieres optimizar tus análisis de sangre, no puedes dejar fuera al intestino.
Tres pasos para empezar:
- Mide tu punto de partida. hs-PCR, vitamina B12, vitamina D, ferritina, folato. Coste: 60 a 120 euros.
- Ajusta tu alimentación. 30 g de fibra al día, alimentos fermentados a diario, reduce emulsionantes y edulcorantes artificiales.
- Observa la tendencia. Vuelve a medir a las 8 a 12 semanas y documenta los cambios.
Empieza por el diseño del panel y sigue tus valores en digital en Lab2go. Compara los planes y precios adecuados para tu seguimiento.
Este artículo no sustituye el consejo médico. Ante sangre en heces, pérdida de peso involuntaria, diarrea crónica o sospecha de EII, consulta a un gastroenterólogo. El autoseguimiento complementa la medicina — no la reemplaza.
Preguntas frecuentes
- ¿Qué valores sanguíneos indican una microbiota alterada?
- Ningún valor aislado prueba disbiosis. Pero un patrón con hs-PCR por encima de 1 mg/l, vitamina B12 por debajo de 400 pg/ml, vitamina D por debajo de 30 ng/ml y LBP (proteína que liga el LPS) por encima de 20 µg/ml sugiere inflamación de origen intestinal. Marcadores secundarios como eosinófilos, ferritina con deficiencia de hierro y actividad DAO aportan pistas. Los marcadores fecales como calprotectina e IgAs completan el cuadro.
- ¿Qué es el TMAO y cuándo está elevado?
- El TMAO (óxido de trimetilamina) se forma cuando ciertas bacterias intestinales transforman la colina, la carnitina y la lecitina de la carne y los huevos en trimetilamina. El hígado la oxida luego a TMAO. Valores por encima de 6 µmol/l se consideran elevados y se asocian con un riesgo 1,6 veces mayor de infarto y accidente cerebrovascular en los estudios. Los vegetarianos y quienes siguen una dieta rica en fibra suelen tener menos de 3 µmol/l. El valor depende mucho de la composición de la microbiota.
- ¿Qué son los ácidos grasos de cadena corta (AGCC)?
- Los ácidos grasos de cadena corta se forman cuando las bacterias intestinales fermentan la fibra alimentaria. Los tres principales son butirato, propionato y acetato. El butirato es la principal fuente de energía de las células del colon, refuerza la barrera intestinal y reduce la inflamación. Una producción alta de AGCC se correlaciona con menor inflamación (hs-PCR), mejor sensibilidad a la insulina y menor riesgo de cáncer colorrectal. Los AGCC se miden mejor en heces, con menos fiabilidad en sangre.
- ¿Qué significa realmente leaky gut?
- Leaky gut describe una permeabilidad intestinal aumentada. Las uniones estrechas entre las células intestinales se abren y dejan pasar moléculas que normalmente quedarían bloqueadas. Los marcadores incluyen zonulina sérica, LBP y anticuerpos antigliadina. La evidencia científica aún es mixta. La zonulina como marcador único es controvertida. El concepto se toma en serio en EII, enfermedad celíaca y síndrome metabólico.
- ¿Sirven los tests comerciales de microbiota?
- Proveedores como Biome, Viome o InVivo analizan la composición bacteriana en heces mediante secuenciación 16S rRNA o shotgun. Te dan una instantánea de tu diversidad y de la ratio Firmicutes/Bacteroidetes. Pero su valor clínico es limitado. La microbiota varía mucho con la dieta y el estilo de vida. Las recomendaciones derivadas suelen estar exageradas. Úsalos como cribado, no como diagnóstico.
- ¿Cómo apoya la nutrición a la microbiota?
- 30 g de fibra al día es el objetivo prioritario. Prebióticos como inulina, fibra de acacia y goma guar parcialmente hidrolizada (PHGG) alimentan bacterias beneficiosas. Alimentos fermentados como kimchi, chucrut, kéfir y yogur aumentan la diversidad (estudio Sonnenburg/Gardner 2021). Los polifenoles de bayas, té verde y aceite de oliva actúan como prebióticos. La dieta mediterránea es el patrón alimentario mejor estudiado para una microbiota sana.
- ¿Qué probióticos funcionan de verdad?
- La eficacia es específica de cepa, no de género. Lactobacillus rhamnosus GG está bien documentado para diarrea y síndrome del intestino irritable. Bifidobacterium lactis HN019 mejora frecuencia y tránsito. VSL#3 (o Visbiome) está estudiado en colitis ulcerosa. Saccharomyces boulardii ayuda en la diarrea asociada a antibióticos. Los probióticos genéricos con cepas no especificadas suelen tener poco efecto. Busca el nombre de la cepa y el recuento de UFC (al menos 10 mil millones por dosis).
- ¿Cuánto tarda la recuperación tras antibióticos?
- Un tratamiento antibiótico estándar reduce drásticamente la diversidad de la microbiota. La mayoría de cepas se recupera en 4 a 6 semanas. Pero algunas especies quedan reducidas durante 6 a 24 meses o desaparecen de forma permanente. Los tratamientos repetidos en la infancia tienen efectos a largo plazo. Saccharomyces boulardii 5 mil millones UFC durante la terapia y PHGG 5 g desde el día 3 tras el final del tratamiento aceleran la recuperación con evidencia documentada.
- ¿Puede el estrés dañar la barrera intestinal?
- Sí, el estrés crónico debilita las uniones estrechas a través del nervio vago y el cortisol elevado. Los estudios muestran que el estrés psicológico agudo aumenta mediblemente la permeabilidad intestinal en horas. A largo plazo, el estrés alto se correlaciona con disbiosis, LPS elevado e inflamación de bajo grado. Contramedidas: respiración, 150 minutos de ejercicio moderado por semana, 7 a 9 horas de sueño, meditación. La L-teanina y la ashwagandha también pueden ayudar.
- ¿Cuánto cuesta un panel intestinal en sangre?
- Un panel intestinal ampliado en un especialista o laboratorio online cuesta 120 a 350 euros. Suele incluir hs-PCR, vitamina B12, vitamina D, ferritina, folato, DAO, LBP y zonulina. Los marcadores fecales como calprotectina e IgAs suman 40 a 80 euros. Una secuenciación comercial de la microbiota cuesta 150 a 400 euros. Con indicación médica como sospecha de EII o enfermedad celíaca, el seguro médico cubre los marcadores principales.
Médica enfocada en medicina preventiva, salud femenina y diagnósticos conectados.
Áreas de enfoque
Discusión
Los comentarios comunitarios llegarán pronto. Mientras tanto, agradecemos sus comentarios por correo electrónico.
E-Mail anzeigen