TL;DR: Il tuo intestino ospita circa 100 mila miliardi di microbi, produce il 95 % della serotonina e regola il 70 % del sistema immunitario. Marcatori ematici come hs-PCR, vitamina B12, vitamina D, LBP e DAO, insieme a marcatori fecali come la calprotectina, mostrano se il tuo asse intestinale è in equilibrio. Obiettivi: hs-PCR sotto 1 mg/l, B12 oltre 400 pg/ml, vitamina D 40-60 ng/ml, calprotectina sotto 50 µg/g di feci.
Questo articolo non sostituisce il parere medico. Con sintomi cronici, sangue nelle feci o sospetta MICI, consulta un gastroenterologo.
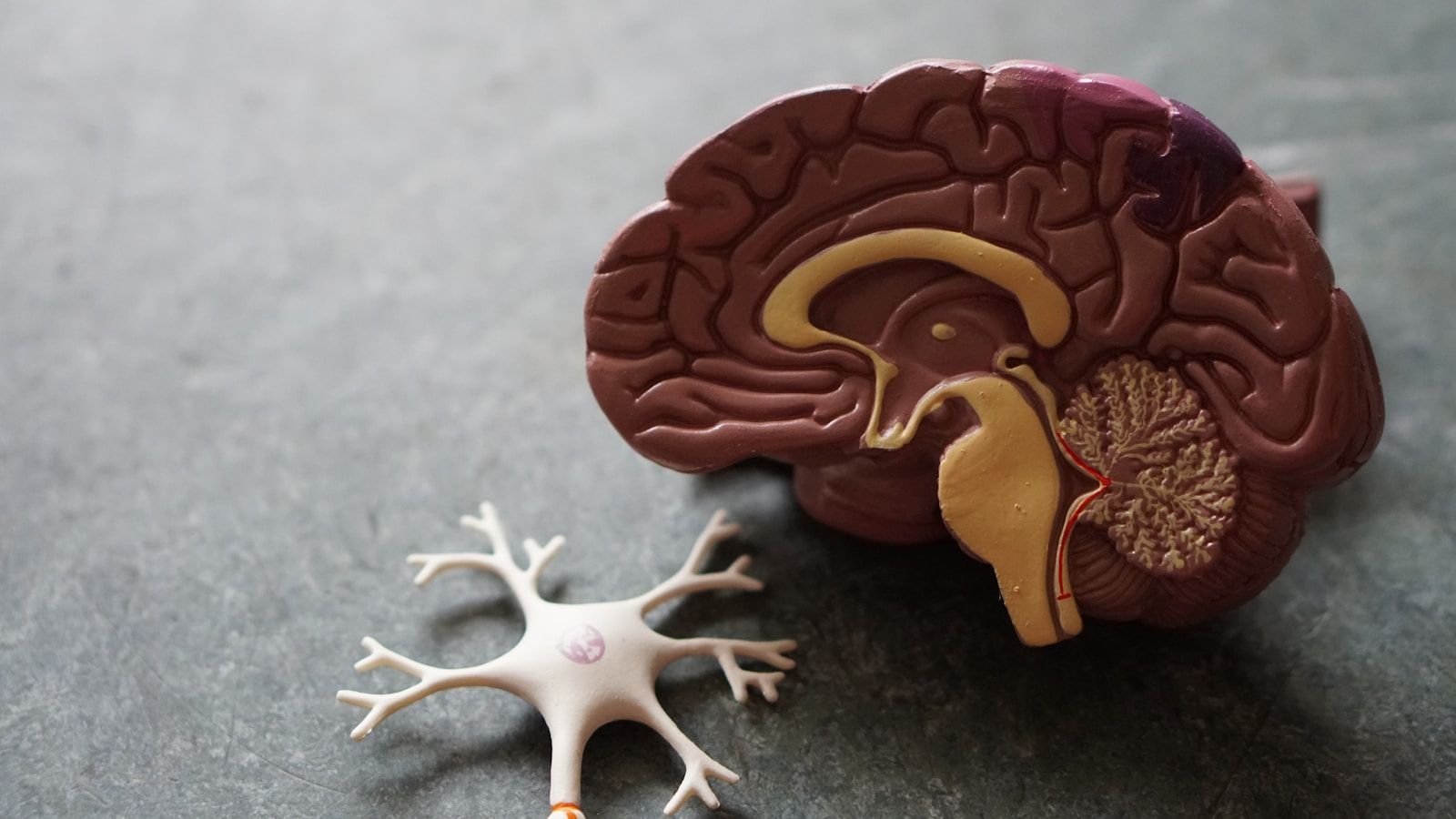
Perché l’intestino è il tuo secondo cervello
L’intestino non è un semplice tubo digestivo. Ospita circa 100 mila miliardi di microrganismi di oltre 1.000 specie. Questa comunità pesa circa 1,5 chilogrammi. Produce vitamine, modula il sistema immunitario e comunica direttamente con il cervello.
Tre fatti ne mostrano l’importanza:
- Il 70 % del sistema immunitario si trova nel tessuto linfoide associato all’intestino (GALT). La mucosa intestinale è la più grande superficie tra interno ed esterno — circa 300 m² in un adulto.
- Il 95 % della serotonina è prodotto nell’intestino, non nel cervello. Questo influenza umore, motilità intestinale e percezione del dolore.
- Il nervo vago collega intestino e cervello in modo bidirezionale. L’80 % delle fibre trasporta segnali dall’intestino al cervello, non il contrario.
Un microbiota alterato — disbiosi — è collegato a sindrome metabolica, malattie autoimmuni, depressione, sindrome del colon irritabile e malattie infiammatorie croniche intestinali. Il problema: non vedi il microbiota direttamente. Ma puoi misurarne i metaboliti e gli effetti nelle analisi del sangue.
Metaboliti del microbiota nel sangue
I batteri producono molecole che attraversano la barriera intestinale e passano nel sangue. Quattro di queste sono misurabili e clinicamente rilevanti.
Acidi grassi a catena corta (SCFA)
Quando i batteri benefici fermentano le fibre, producono butirrato, propionato e acetato. Il butirrato è la principale fonte energetica delle cellule del colon. Rafforza la barriera intestinale, riduce l’infiammazione e abbassa il rischio di cancro del colon.
Misurazione: Gli SCFA si misurano soprattutto nelle feci (concentrazione totale normale 50-200 µmol/g). Nel sangue i valori sono meno stabili perché il butirrato è consumato per oltre il 90 % direttamente nelle cellule intestinali. Un pannello SCFA fecale costa 60-120 euro.
Obiettivo: Un butirrato alto si correla con hs-PCR più bassa e migliore sensibilità insulinica. Strategia migliore: 30 g di fibra al giorno, di cui 5-10 g di prebiotici.
TMAO (trimetilammina-N-ossido)
Il TMAO si forma quando i batteri intestinali trasformano colina, fosfatidilcolina e L-carnitina in trimetilammina. Il fegato la ossida a TMAO.
Intervallo di riferimento: sotto 6 µmol/l. Valori oltre 6 µmol/l nelle metanalisi si associano a un rischio 1,6 volte maggiore di eventi cardiovascolari. I vegetariani spesso hanno livelli sotto 2 µmol/l.
Fonti: Carne rossa, tuorlo, fegato e integratori di L-carnitina alzano il TMAO — ma solo se il microbiota è configurato di conseguenza. Un consumatore di carne con microbiota diversificato può avere valori bassi, un vegetariano con disbiosi valori alti.
Nota pratica: Se il TMAO supera 10 µmol/l, riduci la carne rossa a meno di due volte a settimana e aumenta le fibre.
LPS (lipopolisaccaridi) e LBP
Gli LPS fanno parte della membrana esterna dei batteri Gram-negativi. Con barriera sana restano nell’intestino. Con permeabilità aumentata passano nel sangue e innescano un’infiammazione sistemica di basso grado — l’endotossiemia metabolica.
Misurazione: La misurazione diretta degli LPS è instabile. La LBP sierica (proteina legante LPS) è più affidabile. Intervallo di riferimento: 4-20 µg/ml. Valori oltre 20 µg/ml suggeriscono traslocazione di endotossine.
Rilevanza clinica: Una LBP elevata si correla con obesità, insulino-resistenza e steatosi epatica. Uno studio ha mostrato che i partecipanti con LBP oltre 30 µg/ml avevano un rischio di diabete 3 volte maggiore dopo 5 anni.
Acidi biliari secondari
Gli acidi biliari primari sono prodotti nel fegato. I batteri intestinali li convertono in acidi biliari secondari come deossicolato e litocolato. Questi influenzano il metabolismo lipidico e glucidico e in eccesso possono diventare cancerogeni.
Uno squilibrio degli acidi biliari secondari si correla con trigliceridi elevati, HDL basso e tolleranza al glucosio alterata. La misurazione è riservata a laboratori specializzati.
Esami del sangue come barometro intestinale
Anche senza un test specializzato sui metaboliti intestinali: le analisi standard dicono molto sul tuo intestino. Sette marcatori vanno conosciuti.
| Marcatore | Intervallo di riferimento | Come appare un problema intestinale |
|---|---|---|
| hs-PCR | sotto 1,0 mg/l | Sopra 1,0 suggerisce infiammazione di basso grado, spesso intestinale |
| Vitamina B12 | 400-900 pg/ml | Sotto 400 in SIBO, H. pylori, gastrite atrofica |
| Folati (vit. B9) | 4-20 ng/ml | Alti (sopra 20) possono indicare sovracrescita batterica |
| Vitamina D (25-OH) | 40-60 ng/ml | Sotto 30 si correla con disbiosi e rischio di MICI |
| Ferritina con carenza di ferro | 30-200 ng/ml | Alta nonostante ferro basso = infiammazione cronica (proteina di fase acuta) |
| Eosinofili | sotto 0,5 k/µl | Elevati in parassiti, allergie, sensibilità alimentare |
| DAO (diaminossidasi) | oltre 10 U/ml | Bassa in intolleranza all’istamina da danno mucosale |
Un esempio concreto: la tua hs-PCR è a 2,8 mg/l, la B12 a 320 pg/ml, la ferritina a 180 ng/ml nonostante ferro sierico basso. Tutti e tre i valori insieme suggeriscono un’infiammazione cronica di origine intestinale. In Lab2go vedi il pattern nel tempo e capisci se un intervento sta funzionando.
Marcatori fecali: lo sguardo diretto nell’intestino
Le analisi fecali completano quelle del sangue. Quattro marcatori sono particolarmente informativi.
Calprotectina. Proteina dei neutrofili rilasciata in modo massiccio durante l’infiammazione intestinale. Sotto 50 µg/g di feci è normale, 50-100 borderline, oltre 100 chiaramente infiammatorio. La calprotectina distingue in modo affidabile la sindrome del colon irritabile (normale) dalle MICI (elevata). Costo: 30-60 euro.
IgA secretorie (sIgA). Principale anticorpo della mucosa intestinale. Range target: 510-2040 µg/ml. Troppo basse (sotto 510) suggeriscono deficit immunitario, troppo alte (oltre 2040) irritazione cronica o allergia. Le sIgA misurano la competenza immunitaria mucosale.
Alfa-1 antitripsina fecale. Marcatore di perdita proteica intestinale e disfunzione di barriera. Normale sotto 0,27 mg/g.
Composizione del microbiota (16S o shotgun). Sequenziamento basato sul DNA che rivela diversità, rapporto Firmicutes/Bacteroidetes e presenza di specie specifiche. Provider commerciali come Biome, Viome o InVivo usano questo approccio.
Limite importante: la validità clinica dei test commerciali del microbiota è limitata. I dati oscillano molto con dieta e ritmi quotidiani. Le raccomandazioni derivate spesso non sono basate su evidenze. Considerali screening, non diagnosi. Per una selezione metodica del pannello aiuta la guida ai pannelli di biomarcatori.
Patologie intestinali e i loro marcatori
Con sospetto di una patologia intestinale specifica ci sono test mirati. Cinque quadri sono particolarmente frequenti.
Malattie infiammatorie croniche intestinali (MICI). Malattia di Crohn e colite ulcerosa. Calprotectina oltre 100 µg/g di feci è un indicatore forte, oltre 250 praticamente diagnostica. hs-PCR spesso nettamente elevata (oltre 5 mg/l). Diagnosi finale tramite colonscopia e biopsia.
Celiachia. Reazione autoimmune al glutine. Screening con transglutaminasi tissutale IgA (tTG-IgA) e IgA totali (per escludere deficit di IgA). Conferma con biopsia dell’intestino tenue. Prevalenza circa 1 % in Europa, ma la maggioranza non diagnosticata.
SIBO (sovracrescita batterica del tenue). Sovracrescita batterica nell’intestino tenue. Riferimento: test del respiro al glucosio o al lattulosio con misurazione di idrogeno e metano. Nelle analisi del sangue spesso B12 bassa e folati alti. Costo del test: 150-250 euro.
Helicobacter pylori. Batterio gastrico associato a gastrite, ulcera e cancro gastrico. Diagnosi con breath test al C13 (molto affidabile), antigene fecale o sierologia. In caso di positività: terapia di eradicazione con antibiotici.
Intolleranza all’istamina. Attività DAO sierica sotto 10 U/ml e istamina sierica oltre 1 ng/ml suggeriscono ridotta capacità di degradazione dell’istamina. Principalmente da danno mucosale o varianti genetiche. Dieta a basso contenuto di istamina per 4 settimane come passaggio diagnostico.
Nutrizione per un microbiota forte
La nutrizione è il fattore modificabile più potente. Quattro principi sono ben documentati.
Fibra: 30 g al giorno. La media europea è intorno ai 18 g. Aumenta gradualmente a 30-40 g. Buone fonti: fiocchi d’avena, legumi, frutti di bosco, noci, verdure a foglia. Fibre prebiotiche come inulina (cicoria, topinambur), FOS, GOS e PHGG nutrono selettivamente i batteri benefici.
Alimenti fermentati ogni giorno. Lo studio Sonnenburg/Gardner pubblicato su Cell nel 2021 ha mostrato: 6 porzioni di alimenti fermentati al giorno per 10 settimane hanno aumentato significativamente la diversità microbica e abbassato 19 marcatori di infiammazione. In pratica: 150 g di yogurt o kefir, 2 cucchiai di crauti o kimchi, un bicchiere di kombucha.
Polifenoli vegetali. Frutti di bosco, cioccolato fondente, tè verde, olio d’oliva e caffè forniscono polifenoli. Agiscono da prebiotici e favoriscono batteri benefici come Akkermansia muciniphila.
Dieta mediterranea come base. Lo schema alimentare più studiato per un microbiota sano. Molte fibre, olio d’oliva, pesce, carne in quantità moderate, pochi ultra-processati.
Da evitare:
- Emulsionanti come carbossimetilcellulosa (E466) e polisorbati (E433): studi animali mostrano danni mucosali.
- Dolcificanti artificiali (sucralosio, saccarina, aspartame): effetti negativi su microbiota e tolleranza al glucosio.
- Ultra-processati oltre il 20 % delle calorie: bassa densità di fibre, alto carico di additivi.
- Alcol in eccesso (oltre 20 g/giorno nelle donne, 40 g negli uomini): indebolisce direttamente la barriera intestinale.
Integratori per l’asse intestinale
Non tutto ciò che è venduto come integratore intestinale ha evidenze. Questi cinque interventi sono ben documentati.
Probiotici (specifici per ceppo). Non ogni probiotico funziona per ogni problema. L’effetto è specifico per ceppo:
- Lactobacillus rhamnosus GG (10 miliardi CFU): diarrea acuta, colon irritabile, diarrea da antibiotici
- Bifidobacterium lactis HN019 (10 miliardi CFU): stipsi, transito
- VSL#3 / Visbiome (450 miliardi CFU): colite ulcerosa in remissione
- Saccharomyces boulardii (5 miliardi CFU): diarrea da antibiotici, diarrea del viaggiatore
- Lactobacillus plantarum 299v: colon irritabile con gonfiore
Cerca il nome del ceppo, non solo il genere. I prodotti generici “Lactobacillus” senza identificazione di ceppo sono di solito inefficaci.
Prebiotici. PHGG (gomma di guar parzialmente idrolizzata) 5-10 g al giorno è ben tollerata e aumenta i batteri produttori di butirrato. La fibra di acacia 5-15 g agisce in modo simile. L’inulina 5 g può causare gonfiore nelle persone sensibili.
L-glutammina. 5-10 g al giorno supporta la mucosa intestinale come fonte energetica per gli enterociti. Utile con mucosa irritata, dopo gastroenterite e nello stress cronico.
Zinco-carnosina. 75 mg al giorno (37,5 mg di zinco + 37,5 mg di carnosina) favorisce la guarigione della mucosa gastrica ed è usata in Giappone contro la gastrite.
Integratore di butirrato. Butirrato di sodio 300-600 mg al giorno in caso di carenza documentata di SCFA o come supporto nelle MICI in remissione. Non necessario per tutti se l’apporto di fibre è alto.
Per un’introduzione strutturata al mondo degli integratori aiuta la guida agli integratori per principianti.
Stress e asse intestino-cervello
Lo stress cronico danneggia direttamente l’intestino. Tre meccanismi sono documentati.
Cortisolo e tight junction. Un cortisolo elevato per settimane indebolisce le giunzioni tra le cellule intestinali. La permeabilità aumenta, più LPS passa nel sangue, si instaura infiammazione di basso grado.
Nervo vago. Lo stress cronico riduce il tono vagale. L’intestino riceve meno “segnale di riposo”, motilità e funzione secretoria ne risentono. La composizione del microbiota si sposta.
Dominanza simpatica. Un’attivazione “fight or flight” persistente riduce la perfusione della mucosa intestinale. La rigenerazione si blocca, la disbiosi si aggrava.
Contromisure: 150 minuti di attività moderata a settimana, 7-9 ore di sonno, respirazione (4-7-8, box breathing), 10-20 minuti di meditazione al giorno. Integratori: L-teanina 200 mg, ashwagandha 600 mg KSM-66, bisglicinato di magnesio 200-400 mg.
Antibiotici e recupero del microbiota
Gli antibiotici sono a volte inevitabili. Ma danneggiano pesantemente il microbiota. Uno studio del 2018 ha mostrato: dopo 7 giorni di antibiotico, il ritorno completo al microbiota basale richiede 6 settimane-6 mesi. Alcune specie non tornano mai.
Contenere i danni durante la terapia:
- Saccharomyces boulardii 5 miliardi CFU due volte al giorno, almeno 2 ore prima o dopo l’antibiotico
- Lactobacillus rhamnosus GG 10 miliardi CFU una volta al giorno
- Sonno e liquidi adeguati
Recupero dopo la terapia:
- PHGG 5 g al giorno dal giorno 3 dopo la fine del trattamento
- Alimenti fermentati ogni giorno
- Fibra fino a 30-40 g al giorno
- Continuare il probiotico per 4-8 settimane
Terapie antibiotiche ripetute nell’infanzia sono un fattore di rischio per allergie, asma e MICI. Quando possibile, discuti con il medico se l’indicazione è davvero indispensabile.
Quando consultare il medico
Quattro situazioni richiedono una valutazione medica.
Sangue nelle feci. Sempre da indagare. Le emorroidi sono frequenti, ma vanno escluse MICI, polipi e tumore.
Perdita di peso involontaria. Oltre il 5 % in 3 mesi senza dieta. Può indicare malassorbimento, MICI o tumore.
Diarrea cronica. Oltre 4 settimane di durata, più di 3 scariche al giorno. Diagnosi differenziale con calprotectina, PCR e coprocoltura.
Dolore addominale intenso con febbre. Valutazione urgente per escludere appendicite, diverticolite o ulcera perforata.
Con sospetto di colon irritabile basta spesso una diagnostica di base con calprotectina, PCR, sierologia per celiachia ed emocromo completo. Per i fondamenti su marcatori di infiammazione e vitamine B esistono guide dedicate.
Monitoraggio: il tuo asse intestinale sotto controllo
La giusta frequenza dei test dipende dalla tua situazione di partenza.
Standard (adulti sani). Una volta l’anno: hs-PCR, B12, vitamina D, folati, ferritina ed emocromo completo. Costo: 60-120 euro.
Con sospetta disbiosi. Una volta, pannello esteso: calprotectina, sIgA, DAO, LBP ed eventualmente sequenziamento commerciale del microbiota. Poi ogni sei mesi i marcatori base più un marcatore fecale. Costo totale: 200-400 euro.
Dopo antibiotici o infezione intestinale. Calprotectina e PCR dopo 4-6 settimane per controllo.
MICI in remissione. Ogni 3-6 mesi: calprotectina, PCR ed emocromo completo per monitoraggio. Spesso coperto dal sistema sanitario.
Documenta il contesto a ogni misurazione: dieta attuale, livello di stress, sonno, nuovi integratori, farmaci. Per la profondità metodologica leggi la guida alla progettazione dei pannelli e quella sulla metilazione, perché metilazione e intestino sono strettamente collegati.
Conclusione: l’intestino come organo di regolazione sistemica
Il tuo intestino non è solo un organo digestivo. È il tuo più grande organo immunitario, la principale fonte di serotonina e un motore centrale dell’infiammazione sistemica. Se vuoi ottimizzare le analisi del sangue, non puoi aggirare l’intestino.
Tre passi per iniziare:
- Misura la baseline. hs-PCR, vitamina B12, vitamina D, ferritina, folati. Costo: 60-120 euro.
- Aggiusta l’alimentazione. 30 g di fibra al giorno, alimenti fermentati quotidiani, riduci emulsionanti e dolcificanti artificiali.
- Osserva il trend. Rimisura dopo 8-12 settimane e documenta i cambiamenti.
Inizia con la progettazione del pannello e traccia i tuoi valori in digitale in Lab2go. Confronta i piani e prezzi adatti al tuo monitoraggio.
Questo articolo non sostituisce il parere medico. Con sangue nelle feci, perdita di peso involontaria, diarrea cronica o sospetta MICI, consulta un gastroenterologo. L’automonitoraggio integra la medicina — non la sostituisce.
FAQ dell'articolo
- Quali valori del sangue indicano un microbiota alterato?
- Nessun singolo valore dimostra una disbiosi. Ma uno schema con hs-PCR oltre 1 mg/l, vitamina B12 sotto 400 pg/ml, vitamina D sotto 30 ng/ml e LBP (proteina legante LPS) oltre 20 µg/ml suggerisce infiammazione di origine intestinale. Marcatori secondari come eosinofili, ferritina con carenza di ferro e attività DAO aggiungono informazioni. Marcatori fecali come calprotectina e IgA secretorie completano il quadro.
- Cos'è il TMAO e quando è elevato?
- Il TMAO (trimetilammina-N-ossido) si forma quando alcuni batteri intestinali trasformano colina, carnitina e lecitina da carne e uova in trimetilammina. Il fegato la ossida poi a TMAO. Valori oltre 6 µmol/l sono considerati elevati e negli studi si associano a un rischio 1,6 volte maggiore di infarto e ictus. Vegetariani e chi segue una dieta ricca di fibre hanno spesso valori sotto 3 µmol/l. Il valore dipende molto dalla composizione del microbiota.
- Cosa sono gli acidi grassi a catena corta (SCFA)?
- Gli acidi grassi a catena corta si formano quando i batteri intestinali fermentano le fibre alimentari. I tre principali sono butirrato, propionato e acetato. Il butirrato è la principale fonte energetica delle cellule del colon, rafforza la barriera intestinale e riduce l'infiammazione. Un'alta produzione di SCFA si correla con minore infiammazione (hs-PCR), migliore sensibilità all'insulina e minor rischio di cancro del colon. Gli SCFA si misurano meglio nelle feci, con minore affidabilità nel sangue.
- Cosa significa davvero leaky gut?
- Il leaky gut descrive una permeabilità intestinale aumentata. Le tight junction tra le cellule intestinali si aprono e lasciano passare molecole normalmente bloccate. I marcatori includono zonulina sierica, LBP e anticorpi anti-gliadina. Le evidenze scientifiche sono ancora discordi. La zonulina come marcatore singolo è controversa. Il concetto è però preso sul serio in MICI, celiachia e sindrome metabolica.
- I test commerciali del microbiota sono utili?
- Provider come Biome, Viome o InVivo analizzano la composizione batterica delle feci tramite sequenziamento 16S rRNA o shotgun. Ti danno un'istantanea della diversità e del rapporto Firmicutes/Bacteroidetes. Ma il valore clinico è limitato. Il microbiota oscilla molto con dieta e stile di vita. Le raccomandazioni derivate sono spesso esagerate. Usali come screening, non come diagnosi.
- Come sostiene la nutrizione il microbiota?
- 30 g di fibra al giorno è l'obiettivo primario. Prebiotici come inulina, fibra di acacia e gomma di guar parzialmente idrolizzata (PHGG) nutrono i batteri benefici. Alimenti fermentati come kimchi, crauti, kefir e yogurt aumentano la diversità (studio Sonnenburg/Gardner 2021). I polifenoli di frutti di bosco, tè verde e olio d'oliva agiscono da prebiotici. La dieta mediterranea è lo schema alimentare più studiato per un microbiota sano.
- Quali probiotici funzionano davvero?
- L'efficacia è specifica per ceppo, non per genere. Lactobacillus rhamnosus GG è ben documentato per diarrea e sindrome del colon irritabile. Bifidobacterium lactis HN019 migliora frequenza e transito. VSL#3 (o Visbiome) è studiato nella colite ulcerosa. Saccharomyces boulardii aiuta nella diarrea associata ad antibiotici. I probiotici generici senza ceppo specificato sono di solito poco efficaci. Cerca il nome del ceppo e il numero di CFU (almeno 10 miliardi per dose).
- Quanto dura il recupero dopo gli antibiotici?
- Una terapia antibiotica standard riduce drasticamente la diversità del microbiota. La maggior parte dei ceppi si riprende in 4-6 settimane. Ma alcune specie restano ridotte per 6-24 mesi o scompaiono in modo permanente. Terapie ripetute nell'infanzia hanno effetti a lungo termine. Saccharomyces boulardii 5 miliardi CFU durante la terapia e PHGG 5 g dal giorno 3 dopo la fine del trattamento accelerano il recupero con evidenze documentate.
- Lo stress può danneggiare la barriera intestinale?
- Sì, lo stress cronico indebolisce le tight junction tramite il nervo vago e il cortisolo elevato. Gli studi mostrano che lo stress psicologico acuto aumenta misurabilmente la permeabilità intestinale in poche ore. A lungo termine, lo stress alto si correla con disbiosi, LPS elevato e infiammazione di basso grado. Contromisure: respirazione, 150 minuti di attività moderata a settimana, 7-9 ore di sonno, meditazione. Anche L-teanina e ashwagandha possono aiutare.
- Quanto costa un pannello intestinale nel sangue?
- Un pannello intestinale esteso presso uno specialista o un laboratorio online costa 120-350 euro. Di solito include hs-PCR, vitamina B12, vitamina D, ferritina, folati, DAO, LBP e zonulina. Marcatori fecali come calprotectina e IgA secretorie aggiungono 40-80 euro. Un sequenziamento commerciale del microbiota costa 150-400 euro. Con indicazione medica come sospetta MICI o celiachia, il sistema sanitario copre i marcatori principali.
Medico specializzata in medicina preventiva, salute femminile e diagnostica connessa.
Aree di specializzazione
Discussione
I commenti della community arriveranno presto. Nel frattempo, accogliamo feedback via email.
E-Mail anzeigen